by Dr Alex Jiménez | Dorsalgie , Chiropractic, Douleur chronique au dos, La douleur chronique, Santé, Hernie discale, Douleur dans le bas du dos, Cervicalgie, Sciatique, Douleur au nerf sciatique, Scoliose, Hygiène spinale, Soins de la colonne vertébrale, Traitements, Programmes
La maladie dégénérative du disque est un terme général pour une affection dans laquelle le disque intervertébral endommagé provoque une douleur chronique, qui pourrait être une douleur au bas du dos dans la colonne lombaire ou une douleur au cou dans la colonne cervicale. Ce n'est pas une `` maladie '' en soi, mais en fait une rupture d'un disque intervertébral de la colonne vertébrale. Le disque intervertébral est une structure qui a récemment fait l'objet de beaucoup d'attention, en raison de ses implications cliniques. Les changements pathologiques qui peuvent survenir lors de la dégénérescence discale comprennent la fibrose, le rétrécissement et la dessiccation du disque. Divers défauts anatomiques peuvent également apparaître dans le disque intervertébral tels que la sclérose des plateaux, la fissuration et la dégénérescence mucineuse de l'anneau et la formation d'ostéophytes.
Les douleurs lombaires et cervicales sont des problèmes épidémiologiques majeurs, qui seraient liés à des modifications dégénératives du disque. Les maux de dos sont la deuxième cause principale de la visite chez le clinicien aux États-Unis. On estime qu'environ 80% des adultes américains souffrent de lombalgies au moins une fois au cours de leur vie. (Modic, Michael T. et Jeffrey S. Ross) Par conséquent, une compréhension approfondie de la discopathie dégénérative est nécessaire pour gérer cette affection courante.
Anatomie des structures connexes
Anatomie de la colonne vertébrale
La colonne vertébrale est la structure principale, qui maintient la posture et provoque divers problèmes liés aux processus pathologiques. La colonne vertébrale est composée de sept vertèbres cervicales, douze vertèbres thoraciques, cinq vertèbres lombaires et des vertèbres sacrées et coccygiennes fusionnées. La stabilité de la colonne vertébrale est maintenue par trois colonnes.
La colonne antérieure est formée par le ligament longitudinal antérieur et la partie antérieure du corps vertébral. La colonne médiane est formée par la partie postérieure du corps vertébral et le ligament longitudinal postérieur. La colonne postérieure se compose d'une arcade corporelle postérieure qui présente des apophyses transverses, des lames, des facettes et des apophyses épineuses. (`` Maladie du disque dégénérative: contexte, anatomie, physiopathologie '')
Anatomie du disque intervertébral
Le disque intervertébral se situe entre deux corps vertébraux adjacents dans la colonne vertébrale. Environ un quart de la longueur totale de la colonne vertébrale est formé de disques intervertébraux. Ce disque forme une articulation fibrocartilagineuse, également appelée articulation de symphyse. Il permet un léger mouvement dans les vertèbres et maintient les vertèbres ensemble. Le disque intervertébral se caractérise par ses qualités de résistance à la traction et à la compression. Un disque intervertébral est composé principalement de trois parties; noyau gélatineux interne pulposus, annulus fibrosus externe et plaques d'extrémité de cartilage qui sont situées en haut et en bas à la jonction des corps vertébraux.
Le noyau pulpeux est la partie interne gélatineuse. Il se compose de protéoglycane et de gel d'eau maintenus ensemble par des fibres de collagène de type II et d'élastine disposées de manière lâche et irrégulière. L'aggrécan est le principal protéoglycane présent dans le noyau pulpeux. Il comprend environ 70% du noyau pulpeux et près de 25% de l'annulus fibrosus. Il peut retenir l'eau et confère les propriétés osmotiques nécessaires à la résistance à la compression et à l'amortissement. Cette quantité élevée d'aggrécan dans un disque normal permet au tissu de supporter des compressions sans s'effondrer et les charges sont réparties également sur l'anneau fibrosé et le corps vertébral lors des mouvements de la colonne vertébrale. (Wheater, Paul R, et al.)
La partie externe est appelée annulus fibrosus, qui a d'abondantes fibres de collagène de type I disposées en couche circulaire. Les fibres de collagène circulent de manière oblique entre les lamelles de l'anneau dans des directions alternées, ce qui lui permet de résister à la résistance à la traction. Les ligaments circonférentiels renforcent la périphérie de l'anneau fibrosé. Sur la face antérieure, un ligament épais renforce encore l'annulus fibrosus et un ligament plus mince renforce le côté postérieur. (Choi, Yong-Soo)
Habituellement, il y a un disque entre chaque paire de vertèbres sauf entre l'atlas et l'axe, qui sont les première et deuxième vertèbres cervicales du corps. Ces disques peuvent se déplacer d'environ 6? dans tous les axes de mouvement et de rotation autour de chaque axe. Mais cette liberté de mouvement varie entre les différentes parties de la colonne vertébrale. Les vertèbres cervicales ont la plus grande amplitude de mouvement parce que les disques intervertébraux sont plus grands et qu'il y a une large surface corporelle vertébrale concave inférieure et convexe. Ils ont également des articulations à facettes alignées transversalement. Les vertèbres thoraciques ont la gamme minimale de mouvement en flexion, extension et rotation, mais ont une flexion latérale libre lorsqu'elles sont attachées à la cage thoracique. Les vertèbres lombaires ont une bonne flexion et extension, encore une fois, car leurs disques intervertébraux sont grands et les apophyses épineuses sont situées en arrière. Cependant, la rotation lombaire latérale est limitée car les articulations des facettes sont situées sagittalement. (`` Maladie du disque dégénérative: contexte, anatomie, physiopathologie '')
Approvisionnement en sang
Le disque intervertébral est l'une des plus grandes structures avasculaires du corps avec des capillaires se terminant au niveau des plaques d'extrémité. Les tissus tirent des nutriments des vaisseaux de l'os sous-chondral qui se trouvent à côté du cartilage hyalin au niveau de la plaque d'extrémité. Ces nutriments tels que l'oxygène et le glucose sont transportés vers le disque intervertébral par simple diffusion. ( Disque intervertébral Colonne vertébrale Orthobullets.Com )
Approvisionnement nerveux
L'innervation sensorielle des disques intervertébraux est complexe et varie en fonction de l'emplacement dans la colonne vertébrale. On pense que la transmission sensorielle est médiée par la substance P, la calcitonine, le VIP et le CPON. Le nerf vertébral sinu, qui provient du ganglion de la racine dorsale, innerve les fibres superficielles de l'anneau. Les fibres nerveuses ne dépassent pas les fibres superficielles.
Des disques intervertébraux lombaires sont en outre fournis sur la face postéro-latérale avec des branches de rami primaire ventral et de rami gris communicantes près de leur jonction avec le rami primaire ventral. Les aspects latéraux des disques sont fournis par des branches de rami communicantes. Certains des rami communicantes peuvent traverser les disques intervertébraux et s'immiscer dans le tissu conjonctif, qui se trouve profondément à l'origine du psoas. (Palmgren, Tove, et al.)
Les disques intervertébraux cervicaux sont en outre alimentés sur la face latérale par des branches du nerf vertébral. On a également constaté que les nerfs vertébraux du sinus cervical avaient une course ascendante dans le canal vertébral alimentant le disque à leur point d'entrée et à celui ci-dessus. (BOGDUK, NIKOLAI, et al.)
Physiopathologie de la discopathie dégénérative
Environ 25% des personnes avant l'âge de 40 ans présentent des changements dégénératifs du disque à un certain niveau. Plus de 40 ans, les résultats de l'IRM montrent des changements chez plus de 60% des personnes. (Suthar, Pokhraj) Par conséquent, il est important d'étudier le processus dégénératif des disques intervertébraux, car il s'est avéré qu'il dégénère plus rapidement que tout autre tissu conjonctif du corps, entraînant des douleurs au dos et au cou. Les modifications de trois disques intervertébraux sont associées à des modifications du corps vertébral et des articulations suggérant un processus progressif et dynamique.
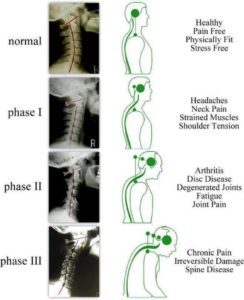
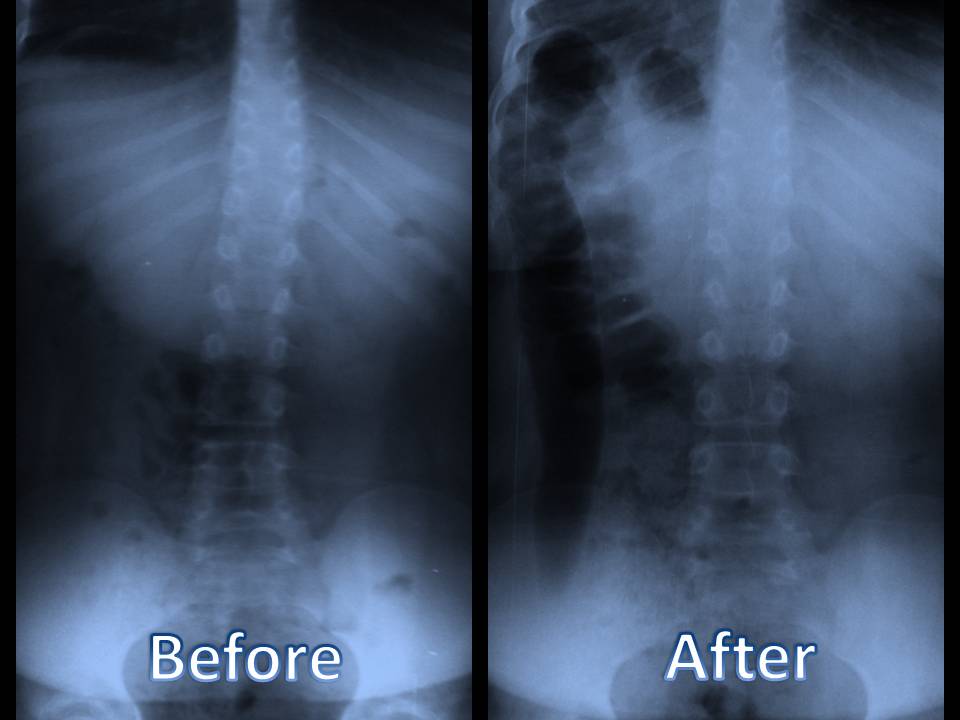
Le processus dégénératif des disques intervertébraux a été divisé en trois étapes, selon Kirkaldy-Willis et Bernard, appelées `` cascade dégénérative ''. Ces étapes peuvent se chevaucher et se dérouler sur plusieurs décennies. Cependant, l'identification clinique de ces stades n'est pas possible en raison du chevauchement des symptômes et des signes.
Étape 1 (phase de dégénérescence)
Cette étape est caractérisée par la dégénérescence. Il y a des changements histologiques, qui montrent des déchirures et des fissures circonférentielles dans l'anneau fibrosus. Ces déchirures circonférentielles peuvent se transformer en déchirures radiales et parce que l'annulus pulposus est bien innervé, ces déchirures peuvent provoquer des maux de dos ou des douleurs au cou, qui sont localisées et avec des mouvements douloureux. En raison de traumatismes répétés dans les disques, les plaques d'extrémité peuvent se séparer, ce qui perturbe l'approvisionnement en sang du disque et, par conséquent, le prive de son apport en nutriments et élimine les déchets. L'anneau peut contenir des micro-fractures dans les fibrilles de collagène, qui peuvent être vues en microscopie électronique et une IRM peut révéler une dessiccation, un bombement du disque et une zone de haute intensité dans l'anneau. Les articulations des facettes peuvent présenter une réaction synoviale et provoquer une douleur intense avec synovite associée et une incapacité à déplacer l'articulation dans les articulations zygapophysaires. Ces changements ne se produisent pas nécessairement chez chaque personne. (Gupta, Vijay Kumar et al.)
Le noyau pulpeux est également impliqué dans ce processus car sa capacité d'imbibition d'eau est réduite en raison de l'accumulation de protéoglycanes modifiés biochimiquement. Ces changements sont provoqués principalement par deux enzymes appelées métalloprotéinase matricielle-3 (MMP-3) et inhibiteur tissulaire de la métalloprotéinase-1 (TIMP-1). (Bhatnagar, Sushma et Maynak Gupta) Leur déséquilibre conduit à la destruction des protéoglycanes. La capacité réduite à absorber l'eau entraîne une réduction de la pression hydrostatique dans le noyau pulpeux et provoque le flambage des lamelles annulaires. Cela peut augmenter la mobilité de ce segment entraînant une contrainte de cisaillement sur la paroi annulaire. Tous ces changements peuvent conduire à un processus appelé délaminage annulaire et fissuration de l'anneau fibrosus. Ce sont deux processus pathologiques distincts et peuvent entraîner des douleurs, une sensibilité locale, une hypomobilité, des muscles contractés, des mouvements articulaires douloureux. Cependant, l'examen neurologique à ce stade est généralement normal.
Étape 2 (phase d'instabilité)
L'étape de dysfonctionnement est suivie d'une étape d'instabilité qui peut résulter de la détérioration progressive de l'intégrité mécanique du complexe articulaire. Il peut y avoir plusieurs changements rencontrés à ce stade, y compris la rupture et la résorption du disque, ce qui peut entraîner une perte de hauteur d'espace disque. De multiples déchirures annulaires peuvent également survenir à ce stade avec des modifications concomitantes des articulations zagopophysaires. Ils peuvent inclure la dégénérescence du cartilage et la laxité capsulaire facettaire conduisant à la subluxation. Ces changements biomécaniques entraînent une instabilité du segment affecté.
Les symptômes observés dans cette phase sont similaires à ceux observés dans la phase de dysfonctionnement tels que le `` passage du dos '', la douleur en position debout pendant des périodes prolongées et une `` prise '' dans le dos avec des mouvements. Ils sont accompagnés de signes tels que des mouvements anormaux des articulations lors de la palpation et l'observation du fait que la colonne vertébrale se balance ou se déplace sur le côté après être restée debout pendant un certain temps après la flexion. (Gupta, Vijay Kumar et al.)
Étape 3 (phase de re-stabilisation)
Dans cette troisième et dernière étape, la dégénérescence progressive entraîne un rétrécissement de l'espace discal avec fibrose et formation d'ostéophytes et pontage transdiscal. La douleur résultant de ces changements est sévère par rapport aux deux étapes précédentes, mais celles-ci peuvent varier d'un individu à l'autre. Ce rétrécissement de l'espace discal peut avoir plusieurs implications sur la colonne vertébrale. Cela peut provoquer un rétrécissement du canal intervertébral dans le sens supérieur-inférieur avec l'approximation des pédicules adjacents. Les ligaments longitudinaux, qui soutiennent la colonne vertébrale, peuvent également devenir déficients dans certaines zones, entraînant un laxisme et une instabilité vertébrale. Les mouvements de la colonne vertébrale peuvent provoquer un gonflement du ligament flavum et une subluxation du processus ariculaire supérieure. Cela conduit finalement à une réduction du diamètre dans la direction antéropostérieure de l'espace intervertébral et à une sténose des canaux radiculaires du nerf supérieur.
La formation d'ostéophytes et l'hypertrophie des facettes peuvent se produire en raison de l'altération de la charge axiale sur la colonne vertébrale et les corps vertébraux. Ceux-ci peuvent se former sur les processus articulaires supérieurs et inférieurs et les ostéophytes peuvent faire saillie vers le canal intervertébral tandis que les facettes hypertrophiées peuvent faire saillie vers le canal central. On pense que les ostéophytes sont issus de la prolifération du cartilage articulaire au périoste, après quoi ils subissent une calcification et une ossification endochondrales. Les ostéophytes se forment également en raison des changements de la tension d'oxygène et des changements de la pression du fluide en plus des défauts de répartition de la charge. Les ostéophytes et la fibrose périarticulaire peuvent entraîner des articulations raides. Les processus articulaires peuvent également s'orienter dans une direction oblique provoquant un rétrospondylolisthésis conduisant au rétrécissement du canal intervertébral, du canal radiculaire nerveux et du canal rachidien. (KIRKALDY-WILLIS, WH et al.)
Tous ces changements entraînent des lombalgies, qui diminuent avec la gravité. D'autres symptômes comme une réduction des mouvements, une sensibilité musculaire, une raideur et une scoliose peuvent survenir. Les cellules souches synoviales et les macrophages sont impliqués dans ce processus en libérant des facteurs de croissance et des molécules de matrice extracellulaire, qui agissent comme médiateurs. La libération de cytokines s'est avérée être associée à chaque étape et peut avoir des implications thérapeutiques dans le développement futur du traitement.
Étiologie des facteurs de risque de la maladie dégénérative discale
Vieillissement et dégénérescence
Il est difficile de différencier le vieillissement des changements dégénératifs. Pearce et al ont suggéré que le vieillissement et la dégénérescence représentent des étapes successives au sein d'un même processus qui se produisent chez tous les individus mais à des rythmes différents. Cependant, la dégénérescence discale survient le plus souvent à un rythme plus rapide que le vieillissement. Par conséquent, il se rencontre même chez les patients en âge de travailler.
Il semble qu'il existe une relation entre le vieillissement et la dégénérescence, mais aucune cause distincte n'a encore été établie. De nombreuses études ont été menées concernant la nutrition, la mort cellulaire et l'accumulation de produits matriciels dégradés et la défaillance du noyau. La teneur en eau du disque intervertébral diminue avec l'âge. Nucleus pulposus peut obtenir des fissures qui peuvent s'étendre dans l'anneau fibrosus. Le début de ce processus est appelé chondrose inter vertébrale, qui peut marquer le début de la destruction dégénérative du disque intervertébral, des plaques d'extrémité et des corps vertébraux. Ce processus provoque des changements complexes dans la composition moléculaire du disque et a des séquelles biomécaniques et cliniques qui peuvent souvent entraîner une altération substantielle chez l'individu affecté.
La concentration cellulaire dans l'anneau diminue avec l'âge. Ceci est principalement dû au fait que les cellules du disque sont soumises à la sénescence et perdent la capacité de proliférer. D'autres causes liées à la dégénérescence des disques intervertébraux spécifiques à l'âge comprennent la perte de cellules, une nutrition réduite, une modification post-traductionnelle des protéines de la matrice, une accumulation de produits de molécules de matrice dégradées et une défaillance par fatigue de la matrice. La diminution de la nutrition du disque central, qui permet l'accumulation de déchets cellulaires et de molécules de matrice dégradées, semble être le changement le plus important de tous ces changements. Cela altère la nutrition et provoque une baisse du pH, ce qui peut compromettre davantage la fonction cellulaire et entraîner la mort cellulaire. Une augmentation du catabolisme et une diminution de l'anabolisme des cellules sénescentes peuvent favoriser la dégénérescence. (Buckwalter, Joseph A.) Selon une étude, il y avait plus de cellules de sénescence dans le nucleus pulposus par rapport à l'annulus fibrosus et les hernies discales avaient un risque plus élevé de sénescence cellulaire. (Roberts, S. et al.)
Lorsque le processus de vieillissement se poursuit pendant un certain temps, les concentrations de sulfate de chondroïtine 4 et de sulfate de chondroïtine 5, qui sont fortement hydrophiles, diminuent tandis que le rapport sulfate de kératine / sulfate de chondroïtine augmente. Le sulfate de kératan est légèrement hydrophile et il a également une tendance mineure à former des agrégats stables avec de l'acide hyaluronique. À mesure que l'aggrécan est fragmenté et que son poids moléculaire et son nombre diminuent, la viscosité et l'hydrophilie du noyau pulpeux diminuent. Les changements dégénératifs des disques intervertébraux sont accélérés par la pression hydrostatique réduite du noyau pulpeux et la diminution de l'apport de nutriments par diffusion. Lorsque la teneur en eau de la matrice extracellulaire diminue, la hauteur du disque intervertébral diminue également. La résistance du disque à une charge axiale sera également réduite. Parce que la charge axiale est ensuite transférée directement à l'anneau fibrosus, les fentes de l'anneau peuvent se déchirer facilement.
Tous ces mécanismes conduisent à des changements structurels observés dans la discopathie dégénérative. En raison de la teneur en eau réduite dans l'anneau fibrosé et de la perte de compliance associée, la charge axiale peut être redistribuée vers la face postérieure des facettes au lieu de la partie antérieure et médiane normale des facettes. Cela peut provoquer une arthrite facettaire, une hypertrophie des corps vertébraux adjacents et des éperons osseux ou des surcroissances osseuses, appelés ostéophytes, à la suite de disques dégénératifs. (Choi, Yong-Soo)
Génétique et dégénérescence
La composante génétique s'est avérée être un facteur dominant dans la discopathie dégénérative. Des études jumelles et des études impliquant des souris ont montré que les gènes jouent un rôle dans la dégénérescence discale. (Boyd, Lawrence M., et al.) Les gènes qui codent pour le collagène I, IX et XI, l'interleukine 1, l'aggrécane, le récepteur de la vitamine D, la métalloprotéinase matricielle 3 (MMP 3) et d'autres protéines font partie des gènes qui sont suggéré d'être impliqué dans la discopathie dégénérative. Les polymorphismes dans les allèles 5 A et 6 A se produisant dans la région promotrice des gènes qui régulent la production de MMP 3 s'avèrent être un facteur majeur de l'augmentation de la dégénérescence des disques lombaires chez la population âgée. Les interactions entre ces différents gènes contribuent de manière significative à la dégénérescence des disques intervertébraux dans son ensemble.
Nutrition et dégénérescence
On pense également que la dégénérescence discale se produit en raison de la défaillance de l'approvisionnement nutritionnel des cellules du disque intervertébral. Outre le processus de vieillissement normal, la carence nutritionnelle des cellules du disque est affectée par la calcification de la plaque terminale, le tabagisme et l'état nutritionnel global. Une carence nutritionnelle peut entraîner la formation d'acide lactique ainsi que la faible pression d'oxygène associée. Le faible pH qui en résulte peut affecter la capacité des cellules discales à former et à maintenir la matrice extracellulaire des disques et provoque une dégénérescence des disques intervertébraux. Les disques dégénérés n'ont pas la capacité de répondre normalement à la force externe et peuvent entraîner des perturbations, même à la moindre tension du dos. (Taher, Fadi et al.)
Les facteurs de croissance stimulent les chondrocytes et les fibroblastes pour produire plus de matrice extracellulaire. Il inhibe également la synthèse des métalloprotéinases matricielles. Un exemple de ces facteurs de croissance comprend le facteur de croissance transformant, le facteur de croissance analogue à l'insuline et le facteur de croissance des fibroblastes de base. La matrice dégradée est réparée par un niveau accru de facteur de croissance transformant et de facteur de croissance des fibroblastes de base.
Environnement et dégénérescence
Même si tous les disques sont du même âge, les disques trouvés dans les segments lombaires inférieurs sont plus vulnérables aux changements dégénératifs que les disques trouvés dans le segment supérieur. Cela suggère que non seulement le vieillissement, mais également la charge mécanique, est un facteur causal. L'association entre la discopathie dégénérative et les facteurs environnementaux a été définie de manière globale par Williams et Sambrook en 2011. (Williams, FMK et PN Sambrook) La forte charge physique associée à votre profession est un facteur de risque qui a une certaine contribution au disque maladie dégénérative. Il existe également une possibilité que des produits chimiques provoquent une dégénérescence discale, comme le tabagisme, selon certaines études. (Batti , Michele C.) La nicotine a été impliquée dans des études jumelles pour provoquer une altération du flux sanguin vers le disque intervertébral, conduisant à une dégénérescence discale. (BATTI , MICHELE C., et al.) De plus, une association a été trouvée entre les lésions athéroscléreuses de l'aorte et la lombalgie citant un lien entre l'athérosclérose et la discopathie dégénérative. (Kauppila, LI) La gravité de la dégénérescence discale était impliquée dans le surpoids, l'obésité, le syndrome métabolique et l'augmentation de l'indice de masse corporelle dans certaines études. ( Une étude basée sur la population sur la dégénérescence discale juvénile et son association avec le surpoids et l'obésité, la lombalgie et la diminution de l'état fonctionnel. Samartzis D, Karppinen J, Mok F, Fong DY, Luk KD, Cheung KM. J Bone Joint Surg Suis 2011; 93 (7): 662 70 )
Douleur dans la dégénérescence discale (douleur discogène)
La douleur discogène, qui est un type de douleur nociceptive, provient des nocicepteurs de l'anneau fibreux lorsque le système nerveux est affecté par la discopathie dégénérative. Annulus fibrosus contient des fibres nerveuses immuno-réactives dans la couche externe du disque avec d'autres produits chimiques tels qu'un polypeptide intestinal vasoactif, un peptide lié au gène de la calcitonine et une substance P. (KONTTINEN, YRJ T., et al.) les disques intervertébraux se produisent, la structure normale et la charge mécanique sont modifiées conduisant à des mouvements anormaux. Ces nocicepteurs de disque peuvent être anormalement sensibilisés aux stimuli mécaniques. La douleur peut également être provoquée par l'environnement à pH bas causé par la présence d'acide lactique, entraînant une production accrue de médiateurs de la douleur.
La douleur due à une discopathie dégénérative peut provenir de plusieurs origines. Cela peut se produire en raison des dommages structurels, de la pression et de l'irritation des nerfs de la colonne vertébrale. Le disque lui-même ne contient que quelques fibres nerveuses, mais toute blessure peut sensibiliser ces nerfs, ou ceux du ligament longitudinal postérieur, à provoquer des douleurs. Des micro-mouvements dans les vertèbres peuvent se produire, ce qui peut provoquer des spasmes musculaires réflexes douloureux car le disque est endommagé et usé avec la perte de tension et de hauteur. Les mouvements douloureux surviennent parce que les nerfs qui alimentent la zone sont comprimés ou irrités par les articulations des facettes et les ligaments du foramen, entraînant des douleurs aux jambes et au dos. Cette douleur peut être aggravée par la libération de protéines inflammatoires qui agissent sur les nerfs du foramen ou sur les nerfs descendants du canal rachidien.
Des échantillons pathologiques des disques dégénératifs, lorsqu'ils sont observés au microscope, révèlent qu'il y a du tissu de granulation vascularisé et des innervations étendues trouvées dans les fissures de la couche externe de l'anneau fibrosus s'étendant dans le noyau pulpeux. La zone du tissu de granulation est infiltrée par des mastocytes abondants et ils contribuent invariablement aux processus pathologiques qui conduisent finalement à une douleur discogène. Ceux-ci comprennent la néovascularisation, la dégénérescence du disque intervertébral, l'inflammation des tissus discaux et la formation de fibrose. Les mastocytes libèrent également des substances, telles que le facteur de nécrose tumorale et les interleukines, qui pourraient signaler l'activation de certaines voies qui jouent un rôle dans les maux de dos. D'autres substances qui peuvent déclencher ces voies comprennent la phospholipase A2, qui est produite à partir de la cascade d'acide arachidonique. On le trouve à des concentrations accrues dans le tiers externe de l'anneau dégénératif du disque et on pense qu'il stimule les nocicepteurs qui s'y trouvent à libérer des substances inflammatoires pour déclencher la douleur. Ces substances provoquent des lésions axonales, un œdème intraneural et une démyélinisation. (Brisby, Helena)
On pense que le mal de dos provient du disque intervertébral lui-même. D'où pourquoi la douleur diminuera progressivement avec le temps lorsque le disque dégénératif cessera d'infliger de la douleur. Cependant, la douleur ne provient en fait du disque lui-même que chez 11% des patients selon les études d'endoscopie. La cause réelle du mal de dos semble être due à la stimulation du bord médial du nerf et la douleur référée le long du bras ou de la jambe semble survenir en raison de la stimulation du noyau du nerf. Le traitement de la dégénérescence discale doit principalement se concentrer sur le soulagement de la douleur pour réduire la souffrance du patient car c'est le symptôme le plus handicapant qui perturbe la vie du patient. Par conséquent, il est important d'établir le mécanisme de la douleur car elle se produit non seulement en raison des changements structurels des disques intervertébraux, mais également en raison d'autres facteurs tels que la libération de produits chimiques et la compréhension de ces mécanismes peut conduire à un soulagement efficace de la douleur. (Choi, Yong-Soo)
Présentation clinique de la maladie dégénérative discale
Les patients atteints de discopathie dégénérative font face à une myriade de symptômes selon le site de la maladie. Ceux qui ont une dégénérescence discale lombaire ont des douleurs au bas du dos, des symptômes radiculaires et une faiblesse. Ceux qui ont une dégénérescence discale cervicale ont des douleurs au cou et aux épaules.
La lombalgie peut être exacerbée par les mouvements et la position. Habituellement, les symptômes sont aggravés par la flexion, alors que l'extension les soulage souvent. Des blessures mineures de torsion, même en balançant un club de golf, peuvent déclencher les symptômes. On constate généralement que la douleur est moindre lors de la marche ou de la course, lors des changements fréquents de position et en position couchée. Cependant, la douleur est généralement subjective et dans de nombreux cas, elle varie considérablement d'une personne à l'autre et la plupart des gens souffriront continuellement d'un faible niveau de douleur chronique dans la région du bas du dos tout en souffrant occasionnellement de douleurs à l'aine, à la hanche et aux jambes. L'intensité de la douleur augmentera de temps en temps et durera quelques jours, puis s'atténuera progressivement. Cette `` poussée '' est un épisode aigu et doit être traitée avec des analgésiques puissants. Une douleur plus grave est ressentie en position assise et est exacerbée lors des mouvements fréquents de flexion, de levage et de torsion. La sévérité de la douleur peut varier considérablement, certains ressentant occasionnellement une douleur lancinante tandis que d'autres ressentent une douleur intense et invalidante par intermittence. (Jason M. Highsmith, MD)
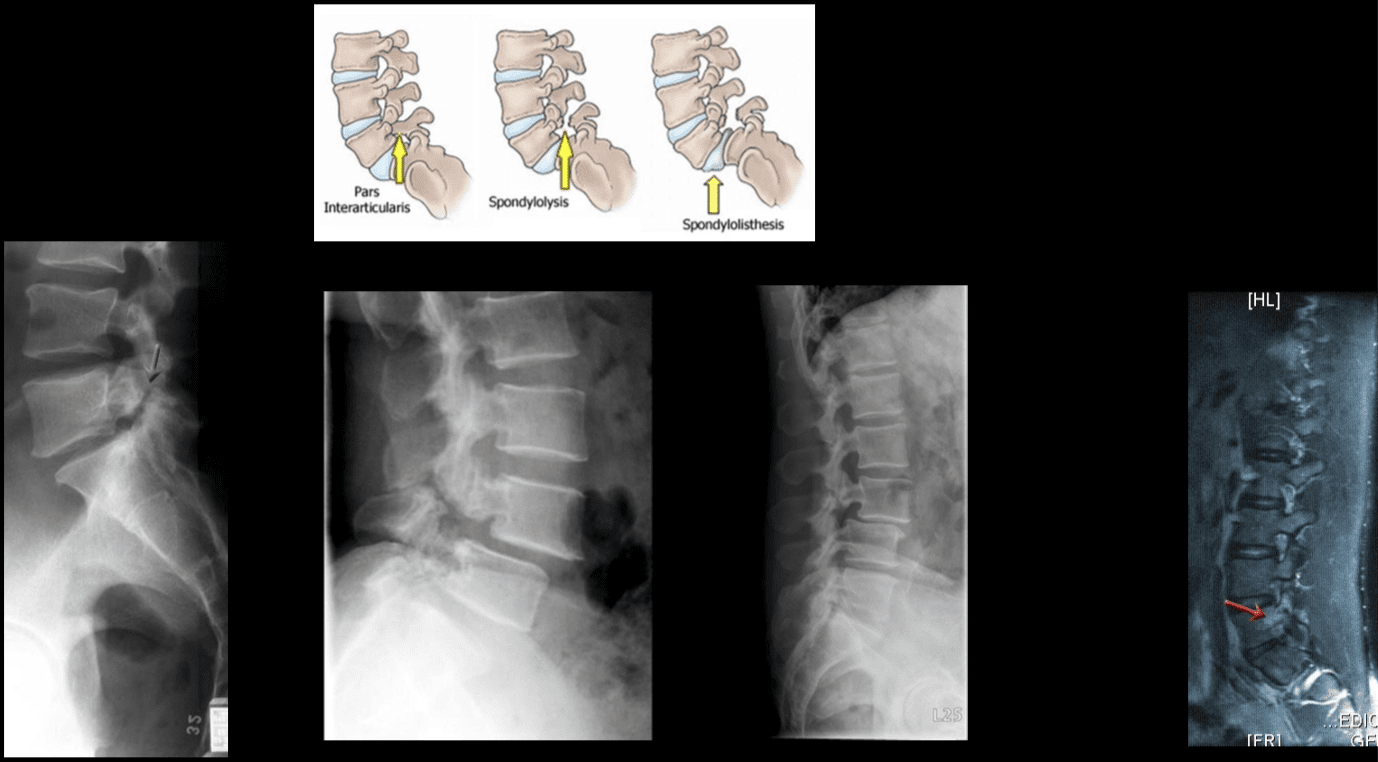
La douleur et la sensibilité localisées dans la colonne vertébrale axiale proviennent généralement des nocicepteurs trouvés dans les disques intervertébraux, les articulations facettaires, les articulations sacro-iliaques, la dure-mère des racines nerveuses et les structures myofasciales trouvées dans la colonne vertébrale axiale. Comme mentionné dans les sections précédentes, les changements anatomiques dégénératifs peuvent entraîner un rétrécissement du canal rachidien appelé sténose vertébrale, une prolifération des processus rachidiens appelés ostéophytes, une hypertrophie des processus articulaires inférieurs et supérieurs, un spondylolisthésis, un renflement du ligament flavum et une hernie discale . Ces changements entraînent une collection de symptômes connue sous le nom de claudication neurogène. Il peut y avoir des symptômes tels que des douleurs lombaires et des jambes, ainsi qu'un engourdissement ou des picotements dans les jambes, une faiblesse musculaire et une chute des pieds. La perte de contrôle des intestins ou de la vessie peut suggérer une atteinte de la moelle épinière et une attention médicale rapide est nécessaire pour prévenir les incapacités permanentes. Ces symptômes peuvent varier en gravité et peuvent se manifester à des degrés divers selon les individus.
La douleur peut également irradier vers d'autres parties du corps en raison du fait que la moelle épinière dégage plusieurs branches vers deux sites différents du corps. Par conséquent, lorsque le disque dégénéré appuie sur une racine nerveuse vertébrale, la douleur peut également être ressentie dans la jambe à laquelle le nerf finit par innerver. Ce phénomène, appelé radiculopathie, peut survenir de nombreuses sources, en raison du processus de dégénérescence. Le disque bombé, s'il fait saillie au centre, peut affecter les radicelles descendantes de la cauda equina, s'il gonfle postéro-latéralement, il peut affecter les racines nerveuses sortant au niveau du canal intervertébral inférieur suivant et le nerf spinal au sein de son ramus ventral peut être affecté lorsque le disque fait saillie latéralement. De même, les ostéophytes faisant saillie le long des marges supérieure et inférieure de la face postérieure des corps vertébraux peuvent empiéter sur les mêmes tissus nerveux provoquant les mêmes symptômes. L'hypertrophie du processus articulaire supérieur peut également empiéter sur les racines nerveuses en fonction de leur projection. Les nerfs peuvent comprendre des racines nerveuses avant de sortir du canal intervertébral inférieur suivant et des racines nerveuses dans le canal radiculaire supérieur et le sac dural. Ces symptômes, dus à l'atteinte nerveuse, ont été prouvés par des études sur le cadavre. On pense que le compromis neuronal se produit lorsque le diamètre du neuro foraminal est occlus de façon critique avec une réduction de 70%. En outre, un compromis neural peut être produit lorsque le disque postérieur est comprimé à moins de 4 millimètres de hauteur, ou lorsque la hauteur foraminale est réduite à moins de 15 millimètres, ce qui entraîne une sténose foraminale et une atteinte nerveuse. (Taher, Fadi et al.)
Approche diagnostique
Les patients sont initialement évalués avec un historique précis et un examen physique approfondi et des investigations appropriées et des tests provocateurs. Cependant, l'histoire est souvent vague en raison de la douleur chronique qui ne peut pas être localisée correctement et de la difficulté à déterminer l'emplacement anatomique exact lors des tests provocateurs en raison de l'influence des structures anatomiques voisines.
À travers les antécédents du patient, la cause de la lombalgie peut être identifiée comme provenant des nocicepteurs dans les disques intervertébraux. Les patients peuvent également donner des antécédents de la nature chronique des symptômes et de l'engourdissement associé de la région fessière, des picotements ainsi que de la raideur de la colonne vertébrale qui s'aggrave généralement avec l'activité. La sensibilité peut être provoquée en palpant la colonne vertébrale. En raison de la nature chronique et douloureuse de la maladie, la plupart des patients peuvent souffrir de troubles de l'humeur et d'anxiété. On pense que la dépression contribue négativement au fardeau de la maladie. Cependant, aucune relation claire entre la gravité de la maladie et les troubles de l'humeur ou d'anxiété. Il est bon d'être également vigilant face à ces problèmes de santé mentale. Afin d'exclure d'autres pathologies graves, des questions doivent être posées concernant la fatigue, la perte de poids, la fièvre et les frissons, qui pourraient indiquer d'autres maladies. (Jason M. Highsmith, MD)
Une autre étiologie de la lombalgie doit être exclue lors de l'examen du patient pour une discopathie dégénérative. Les pathologies abdominales, qui peuvent provoquer des maux de dos tels que l'anévrisme aortique, les calculs rénaux et les maladies pancréatiques, doivent être exclues.
La discopathie dégénérative comporte plusieurs diagnostics différentiels à prendre en compte lorsqu'un patient présente des maux de dos. Ceux-ci inclus; lombalgie idiopathique, dégénérescence articulaire zygapophysaire, myélopathie, sténose lombaire, spondylose, arthrose et radiculopathie lombaire. (`` Maladie discale dégénérative '' Physiopédia)
Enquêtes
Les investigations sont utilisées pour confirmer le diagnostic de discopathie dégénérative. Ceux-ci peuvent être divisés en études de laboratoire, études d'imagerie, tests de conduction nerveuse et procédures de diagnostic.
Etudes d'imagerie
L'imagerie dans la discopathie dégénérative est principalement utilisée pour décrire les relations anatomiques et les caractéristiques morphologiques des disques affectés, ce qui a une grande valeur thérapeutique dans la prise de décision future pour les options de traitement. Toute méthode d'imagerie, comme la radiographie ordinaire, la tomodensitométrie ou l'IRM, peut fournir des informations utiles. Cependant, une cause sous-jacente ne peut être trouvée que chez 15% des patients car aucun changement radiologique clair n'est visible dans la discopathie dégénérative en l'absence de hernie discale et de déficit neurologique. De plus, il n'y a pas de corrélation entre les changements anatomiques observés à l'imagerie et la sévérité des symptômes, bien qu'il existe des corrélations entre le nombre d'ostéophytes et la sévérité des maux de dos. Des changements dégénératifs de la radiographie peuvent également être observés chez les personnes asymptomatiques, ce qui entraîne des difficultés à se conformer à la pertinence clinique et au moment de commencer le traitement. (`` Maladie discale dégénérative '' Physiopédia)
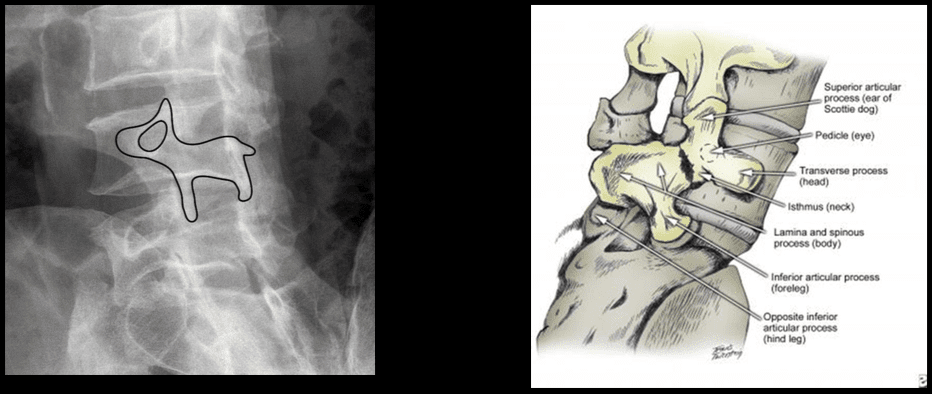
Radiographie simple
Cette radiographie cervicale simple peu coûteuse et largement disponible peut fournir des informations importantes sur les déformations, l'alignement et les modifications osseuses dégénératives. Afin de déterminer la présence d'une instabilité vertébrale et d'un équilibre sagittal, des études de flexion dynamique ou d'extension doivent être effectuées.
Imagerie par résonance magnétique (IRM),
L'IRM est la méthode la plus couramment utilisée pour diagnostiquer les changements dégénératifs du disque intervertébral de manière précise, fiable et la plus complète. Il est utilisé dans l'évaluation initiale des patients souffrant de cervicalgie après une radiographie simple. Il peut fournir des images non invasives dans plusieurs plaines et donne des images d'excellente qualité du disque. L'IRM peut montrer l'hydratation et la morphologie du disque en fonction de la densité des protons, de l'environnement chimique et de la teneur en eau. Le tableau clinique et les antécédents du patient doivent être pris en compte lors de l'interprétation des rapports d'IRM, car il a été démontré que jusqu'à 25% des radiologues modifient leur rapport lorsque les données cliniques sont disponibles. Fonar a produit le premier scanner IRM ouvert avec la capacité du patient d'être scanné dans différentes positions telles que debout, assis et en flexion. En raison de ces caractéristiques uniques, ce scanner IRM ouvert peut être utilisé pour scanner des patients dans des postures de mise en charge et des postures debout pour détecter les changements pathologiques sous-jacents qui sont généralement négligés dans l'IRM conventionnelle, comme la discopathie dégénérative lombaire avec hernie. Cette machine convient également aux patients claustrophobes, car ils peuvent regarder un grand écran de télévision pendant le processus de numérisation. (`` Maladie du disque dégénérative: contexte, anatomie, physiopathologie. '')
Nucleus pulposus et annulus fibrosus du disque peuvent généralement être identifiés à l'IRM, conduisant à la détection d'une hernie discale contenue et non contenue. Comme l'IRM peut également montrer des déchirures annulaires et le ligament longitudinal postérieur, elle peut être utilisée pour classer une hernie. Cela peut être un simple bombement annulaire pour libérer les hernies discales des fragments. Ces informations peuvent décrire les disques pathologiques tels que les disques extrudés, les disques saillants et les disques migrés.
Il existe plusieurs systèmes de classement basés sur l'intensité du signal IRM, la hauteur du disque, la distinction entre noyau et anneau, et la structure du disque. La méthode, par Pfirrmann et al, a été largement appliquée et cliniquement acceptée. Selon le système modifié, il existe 8 grades pour la maladie dégénérative des disques lombaires. Le grade 1 représente un disque intervertébral normal et le grade 8 correspond au stade final de la dégénérescence, illustrant la progression de la discopathie. Il existe des images correspondantes pour faciliter le diagnostic. Comme elles fournissent une bonne différenciation tissulaire et une description détaillée de la structure du disque, les images pondérées T2 sagittales sont utilisées à des fins de classification. (Pfirrmann, Christian WA, et al.)
Modic a décrit les changements survenant dans les corps vertébraux adjacents aux disques dégénératifs comme des changements de type 1 et de type 2. Dans les changements Modic 1, il y a une diminution de l'intensité des images pondérées T1 et une augmentation de l'intensité des images pondérées T2. On pense que cela se produit car les plaques d'extrémité ont subi une sclérose et la moelle osseuse adjacente présente une réponse inflammatoire à mesure que le coefficient de diffusion augmente. Cette augmentation du coefficient de diffusion et de la résistance ultime à la diffusion est provoquée par les substances chimiques libérées par un mécanisme auto-immun. Les modifications modiques de type 2 comprennent la destruction de la moelle osseuse des plaques vertébrales adjacentes en raison d'une réponse inflammatoire et de l'infiltration de graisse dans la moelle. Ces changements peuvent entraîner une augmentation de la densité du signal sur les images pondérées en T1. (Modic, MT et al.)
Tomographie Calculée (CT)
Lorsque l'IRM n'est pas disponible, la tomodensitométrie est considérée comme un test de diagnostic qui peut détecter une hernie discale car elle offre un meilleur contraste entre les marges postéro-latérales des vertèbres osseuses adjacentes, la graisse périnéale et le matériel discal hernié. Même ainsi, lors du diagnostic des hernies latérales, l'IRM reste la modalité d'imagerie de choix.
La tomodensitométrie présente plusieurs avantages par rapport à l'IRM, car elle a un environnement moins claustrophobe, un faible coût et une meilleure détection des changements de Bonny qui sont subtils et peuvent être manqués sur d'autres modalités. La tomodensitométrie peut détecter les changements dégénératifs précoces des articulations des facettes et la spondylose avec plus de précision. L'intégrité osseuse après la fusion est également mieux évaluée par CT.
Une hernie discale et une atteinte nerveuse associée peuvent être diagnostiquées en utilisant les critères développés par Gundry et Heithoff. Il est important que la saillie discale repose directement sur les racines nerveuses traversant le disque et soit focale et asymétrique avec une position dorsolatérale. Il devrait y avoir une compression ou un déplacement démontrable de la racine nerveuse. Enfin, le nerf distal de l'impact (site de la hernie) s'agrandit et se gonfle souvent avec un œdème résultant, une proéminence des veines épidurales adjacentes et des exsudats inflammatoires entraînant un flou de la marge.
Lombaire Discographie
Cette procédure est controversée et, que la connaissance du site de la douleur ait ou non une valeur chirurgicale, n'a pas été prouvée. Des faux positifs peuvent survenir en raison d'une hyperalgésie centrale chez les patients souffrant de douleur chronique (constatation neurophysiologique) et en raison de facteurs psychosociaux. Il est douteux d'établir exactement quand la douleur discogène devient cliniquement significative. Ceux qui soutiennent cette enquête préconisent des critères stricts pour la sélection des patients et lors de l'interprétation des résultats et pensent que c'est le seul test capable de diagnostiquer la douleur discogène. La discographie lombaire peut être utilisée dans plusieurs situations, bien qu'elle ne soit pas scientifiquement établie. Ceux-ci inclus; diagnostic d'une hernie latérale, diagnostic d'un disque symptomatique parmi plusieurs anomalies, évaluation des anomalies similaires observées en TDM ou en IRM, évaluation de la colonne vertébrale après la chirurgie, sélection du niveau de fusion et caractéristiques évocatrices de l'existence d'une douleur discogène.
La discographie est plus soucieuse de susciter la physiopathologie que de déterminer l'anatomie du disque. Par conséquent, l'évaluation de la douleur discogénique est le but de la discographie. L'IRM peut révéler un disque d'aspect anormal sans douleur, tandis qu'une douleur intense peut être observée sur la discographie où les résultats d'IRM sont peu nombreux. Lors de l'injection d'une solution saline normale ou du produit de contraste, un point final spongieux peut se produire avec des disques anormaux acceptant plus de contraste. Le matériau de contraste peut s'étendre dans le noyau pulpeux à travers des déchirures et des fissures dans l'anneau fibrosé des disques anormaux. La pression de ce produit de contraste peut provoquer une douleur due aux innervations par le nerf méningé récurrent, le nerf spinal mixte, les rami primaires antérieurs et les rami gris communicants alimentant l'anneau fibrosus externe. Une douleur radiculaire peut être provoquée lorsque le produit de contraste atteint le site de conflit avec la racine nerveuse par le disque anormal. Cependant, ce test de discographie présente plusieurs complications telles qu'une lésion des racines nerveuses, une discite chimique ou bactérienne, une allergie de contraste et une exacerbation de la douleur. (Bartynski, Walter S. et A. Orlando Ortiz)
Combinaison de modalités d'imagerie
Afin d'évaluer correctement la compression des racines nerveuses et la sténose cervicale, une combinaison de méthodes d'imagerie peut être nécessaire.
Discographie CT
Après avoir effectué la discographie initiale, la discographie CT est effectuée dans les 4 heures. Il peut être utilisé pour déterminer l'état du disque tel que hernie, saillie, extrusion, confiné ou séquestré. Il peut également être utilisé dans la colonne vertébrale pour différencier les effets de masse du tissu cicatriciel ou du matériel discal après une chirurgie de la colonne vertébrale.
Myélographie CT
Ce test est considéré comme la meilleure méthode pour évaluer la compression des racines nerveuses. Lorsque la TDM est réalisée en combinaison ou après une myélographie, des détails sur l'anatomie osseuse des différents plans peuvent être obtenus avec une relative facilité.
Procédures de diagnostic
Blocs radiculaires sélectifs des nerfs transforaminaux (SNRB)
Lorsqu'une discopathie dégénérative à plusieurs niveaux est suspectée à l'IRM, ce test peut être utilisé pour déterminer la racine nerveuse spécifique qui a été affectée. SNRB est à la fois un test diagnostique et thérapeutique qui peut être utilisé pour la sténose vertébrale lombaire. Le test crée une zone d'hypoesthésie de niveau démotomique en injectant un anesthésique et un produit de contraste sous guidage fluoroscopique au niveau de la racine nerveuse intéressée. Il existe une corrélation entre les symptômes cliniques de la maladie discale dégénérative cervicale à plusieurs niveaux et les résultats de l'IRM et les résultats de la SNRB selon Anderberg et al. Il existe une corrélation de 28% avec les résultats de la SNRB et avec la douleur radiculaire dermatomale et les zones de déficit neurologique. La plupart des cas graves de dégénérescence à l'IRM sont corrélés à 60%. Bien qu'il ne soit pas utilisé en routine, le SNRB est un test utile pour évaluer les patients avant la chirurgie dans une discopathie dégénérative à plusieurs niveaux, en particulier sur la colonne vertébrale, ainsi que les caractéristiques cliniques et les résultats de l'IRM. (Narouze, Samer et Amaresh Vydyanathan)
Études électromyographiques
Les tests de conduction nerveuse distale motrice et sensorielle, appelés études électromyographiques, qui sont normaux avec un examen anormal de l'aiguille peuvent révéler des symptômes de compression nerveuse qui sont évoqués dans l'histoire clinique. Les racines nerveuses irritées peuvent être localisées en utilisant des injections pour anesthésier les nerfs affectés ou les récepteurs de la douleur dans l'espace discal, l'articulation sacro-iliaque ou les articulations facettaires par discographie. (`` Journal d'électromyographie et calendrier de kinésiologie '')
Études de laboratoire
Les tests de laboratoire sont généralement effectués pour exclure d'autres diagnostics différentiels.
Étant donné que les spondylarthropathies séronégatives, telles que la spondylarthrite ankylosante, sont des causes courantes de maux de dos, l'immuno-histocompatibilité HLA B27 doit être testée. On estime que 350,000 600,000 personnes aux États-Unis et 27 XNUMX en Europe ont été touchées par cette maladie inflammatoire d'étiologie inconnue. Mais le HLA BXNUMX est extrêmement rare chez les Afro-Américains. D'autres spondylarthropathies séronégatives qui peuvent être testées à l'aide de ce gène comprennent l'arthrite psoriasique, la maladie inflammatoire de l'intestin et l'arthrite réactive ou le syndrome de Reiter. L'immunoglobuline sérique (IgA) peut être augmentée chez certains patients.
Des tests comme le taux de sédimentation érythrocytaire (ESR) et le test de niveau de protéine C-réactive (CRP) pour les réactifs en phase aiguë observés dans les causes inflammatoires des douleurs lombaires telles que l'arthrose et la malignité. La numération formule sanguine complète est également requise, y compris les numérations différentielles pour vérifier l'étiologie de la maladie. Les maladies auto-immunes sont suspectées lorsque le test du facteur rhumatoïde (RF) et des anticorps anti-nucléaires (ANA) devient positif. Une analyse de l'acide urique sérique et du liquide synovial pour les cristaux peut être nécessaire dans de rares cas pour exclure la goutte et le dépôt de pyrophosphate dihydraté.
Traitement
Il n'y a pas de méthode de traitement définitive convenue par tous les médecins concernant le traitement de la discopathie dégénérative, car la cause de la douleur peut différer selon les individus, tout comme la gravité de la douleur et les grandes variations de la présentation clinique. Les options de traitement peuvent être largement discutées sous; traitement conservateur, traitement médical et traitement chirurgical.
Un traitement conservateur
Cette méthode de traitement comprend une thérapie par l'exercice avec des interventions comportementales, des modalités physiques, des injections, une éducation du dos et des méthodes de retour à l'école.
Thérapie basée sur l'exercice avec interventions comportementales
Selon le diagnostic du patient, différents types d'exercices peuvent être prescrits. Il est considéré comme l'une des principales méthodes de gestion conservatrice pour traiter les lombalgies chroniques. Les exercices peuvent être modifiés pour inclure des exercices d'étirement, des exercices d'aérobie et des exercices de renforcement musculaire. L'un des principaux défis de cette thérapie comprend son incapacité à évaluer l'efficacité chez les patients en raison de grandes variations dans les régimes d'exercice, la fréquence et l'intensité. Selon les études, la plupart de l'efficacité pour les lombalgies subaiguës avec une durée variable des symptômes a été obtenue en effectuant des programmes d'exercices gradués dans le cadre professionnel du patient. Des améliorations significatives ont été observées chez les patients souffrant de symptômes chroniques avec cette thérapie en ce qui concerne l'amélioration fonctionnelle et la réduction de la douleur. Les thérapies individuelles conçues pour chaque patient sous une surveillance étroite et l'observance du patient semblent également être les plus efficaces chez les personnes souffrant de maux de dos chroniques. D'autres approches conservatrices peuvent être utilisées en combinaison pour améliorer cette approche. (Hayden, Jill A., et al.)
Les exercices d'aérobie, s'ils sont effectués régulièrement, peuvent améliorer l'endurance. Pour soulager la tension musculaire, des méthodes de relaxation peuvent être utilisées. La natation est également considérée comme un exercice pour les maux de dos. Les exercices au sol peuvent inclure des exercices d'extension, des étirements des ischio-jambiers, des étirements du bas du dos, des étirements du genou au menton, des élévations de siège, des redressements assis, des contreventements abdominaux et des exercices de montagne et d'affaissement.
Modalités physiques
Cette méthode comprend l'utilisation de la stimulation nerveuse électrique, la relaxation, les accumulateurs de glace, le biofeedback, les coussinets chauffants, la phonophorèse et l'iontophorèse.
Stimulation nerveuse électrique transcutanée (TENS)
Dans cette méthode non invasive, une stimulation électrique est délivrée à la peau afin de stimuler les nerfs périphériques de la zone pour soulager la douleur dans une certaine mesure. Cette méthode soulage la douleur immédiatement après l'application, mais son efficacité à long terme est douteuse. Avec certaines études, il a été constaté qu'il n'y a pas d'amélioration significative de la douleur et de l'état fonctionnel par rapport au placebo. Les appareils réalisant ces TENS sont facilement accessibles depuis le service ambulatoire. Le seul effet secondaire semble être une légère irritation cutanée ressentie chez un tiers des patients. (Johnson, Mark I)
Retour école
Cette méthode a été introduite dans le but de réduire les symptômes de la douleur et leurs récidives. Il a été introduit pour la première fois en Suède et prend en compte la posture, l'ergonomie, les exercices du dos appropriés et l'anatomie de la région lombaire. Les patients apprennent la bonne posture pour s'asseoir, se lever, soulever des poids, dormir, se laver le visage et se brosser les dents en évitant la douleur. En comparaison avec d'autres modalités de traitement, la thérapie à l'école a prouvé son efficacité à la fois dans les périodes immédiates et intermédiaires pour améliorer les maux de dos et l'état fonctionnel.
Patient Education
Dans cette méthode, le prestataire explique au patient comment gérer ses symptômes de maux de dos. L'anatomie rachidienne normale et la biomécanique impliquant des mécanismes de blessure sont d'abord enseignées. Ensuite, en utilisant les modèles vertébraux, le diagnostic de maladie discale dégénérative est expliqué au patient. Pour le patient individuel, la position équilibrée est déterminée et ensuite demandée de maintenir cette position pour éviter d'avoir des symptômes.
Approche bio-psychosociale de la thérapie multidisciplinaire du dos
Les maux de dos chroniques peuvent causer beaucoup de détresse au patient, entraînant des troubles psychologiques et une mauvaise humeur. Cela peut nuire aux résultats thérapeutiques, rendant la plupart des stratégies de traitement vaines. Par conséquent, les patients doivent être éduqués sur les stratégies cognitives apprises appelées stratégies `` comportementales '' et `` biopsychosociales '' pour obtenir un soulagement de la douleur. En plus de traiter les causes biologiques de la douleur, les causes psychologiques et sociales doivent également être abordées dans cette méthode. Afin de réduire la perception du patient de la douleur et du handicap, des méthodes telles que les attentes modifiées, les techniques de relaxation, le contrôle des réponses physiologiques par un comportement appris et le renforcement sont utilisées.
Massothérapie
Pour les lombalgies chroniques, cette thérapie semble être bénéfique. Sur une période d'un an, la massothérapie s'est avérée modérément efficace pour certains patients par rapport à l'acupuncture et à d'autres méthodes de relaxation. Cependant, il est moins efficace que la thérapie TENS et l'exercice, bien que certains patients puissent préférer l'un à l'autre. (Furlan, Andrea D., et al.)
Manipulation de la colonne vertébrale
Cette thérapie implique la manipulation d'une articulation au-delà de sa plage de mouvement normale, mais ne dépassant pas celle de la plage anatomique normale. Il s'agit d'une thérapie manuelle qui implique une longue manipulation du levier avec une faible vitesse. On pense qu'il améliore les lombalgies grâce à plusieurs mécanismes comme la libération des nerfs piégés, la destruction des adhérences articulaires et péri-articulaires et par la manipulation de segments de la colonne vertébrale qui ont subi un déplacement. Il peut également réduire le bombement du disque, détendre les muscles hypertoniques, stimuler les fibres nociceptives en modifiant la fonction neurophysiologique et repositionner les ménisques sur la surface articulaire.
On pense que la manipulation vertébrale a une efficacité supérieure par rapport à la plupart des méthodes telles que la TENS, la thérapie par l'exercice, les médicaments AINS et la thérapie par le dos. La recherche actuellement disponible est positive quant à son efficacité à long et à court terme. Il est également très sûr d'administrer des thérapeutes sous-formés, les cas de hernie discale et de cauda equina n'étant signalés que chez moins de 1 personne sur 3.7 millions. (Bronfort, Gert, et al.)
Supports lombaires
Les patients souffrant de lombalgies chroniques dues à des processus dégénératifs à plusieurs niveaux avec plusieurs causes peuvent bénéficier d'un soutien lombaire. Il existe des preuves contradictoires quant à son efficacité, certaines études affirmant une amélioration modérée du soulagement immédiat et à long terme tandis que d'autres suggèrent une telle amélioration par rapport à d'autres méthodes de traitement. Les supports lombaires peuvent stabiliser, corriger les déformations, réduire les forces mécaniques et limiter les mouvements de la colonne vertébrale. Il peut également agir comme un placebo et réduire la douleur en massant les zones touchées et en appliquant de la chaleur.
Traction lombaire
Cette méthode utilise un harnais attaché à la crête iliaque et à la cage thoracique inférieure et applique une force longitudinale le long de la colonne vertébrale axiale pour soulager les lombalgies chroniques. Le niveau et la durée de la force sont ajustés en fonction du patient et peuvent être mesurés en utilisant des appareils à la fois en marchant et en se couchant. La traction lombaire agit en ouvrant les espaces du disque intervertébral et en réduisant la lordose lombaire. Les symptômes de la discopathie dégénérative sont réduits grâce à cette méthode en raison du réalignement temporaire de la colonne vertébrale et des avantages associés. Il soulage la compression nerveuse et les contraintes mécaniques, perturbe les adhérences dans la facette et l'anneau, ainsi que les signaux de douleur nociceptive. Cependant, il n'y a pas beaucoup de preuves quant à son efficacité pour réduire les maux de dos ou améliorer la fonction quotidienne. De plus, les risques associés à la traction lombaire sont toujours à l'étude et certains rapports de cas sont disponibles où elle a provoqué une atteinte nerveuse, des difficultés respiratoires et des changements de pression artérielle en raison d'une force importante et d'un placement incorrect du harnais. (Harte, A et al.)
Traitement médical
La thérapie médicale implique un traitement médicamenteux avec des relaxants musculaires, des injections de stéroïdes, des AINS, des opioïdes et d'autres analgésiques. Ceci est nécessaire, en plus d'un traitement conservateur, chez la plupart des patients atteints de discopathie dégénérative. La pharmacothérapie vise à contrôler le handicap, à réduire la douleur et l'enflure tout en améliorant la qualité de vie. Il est pris en charge en fonction du patient, car il n'y a pas de consensus concernant le traitement.
Relaxants Musculaires
La discopathie dégénérative peut bénéficier des relaxants musculaires en réduisant le spasme des muscles et en soulageant ainsi la douleur. L'efficacité des relaxants musculaires dans l'amélioration de la douleur et de l'état fonctionnel a été établie à travers plusieurs types de recherches. La benzodiazépine est le relaxant musculaire le plus couramment utilisé.
Anti-inflammatoires non stéroïdiens (AINS)
Ces médicaments sont couramment utilisés comme première étape de la maladie dégénérative discale procurant une analgésie, ainsi que des effets anti-inflammatoires. Il existe des preuves solides qu'il réduit les lombalgies chroniques. Cependant, son utilisation est limitée par des troubles gastro-intestinaux, comme la gastrite aiguë. Les inhibiteurs sélectifs de COX2, comme le célécoxib, peuvent surmonter ce problème en ciblant uniquement les récepteurs COX2. Leur utilisation n'est pas largement acceptée en raison de ses effets secondaires potentiels dans l'augmentation des maladies cardiovasculaires avec une utilisation prolongée.
Médicaments opioïdes
Il s'agit d'un cran plus haut dans l'échelle de la douleur de l'OMS. Il est réservé aux patients souffrant de douleurs intenses ne répondant pas aux AINS et à ceux présentant des troubles gastro-intestinaux insupportables avec un traitement par AINS. Cependant, la prescription de stupéfiants pour traiter les maux de dos varie considérablement d'un clinicien à l'autre. Selon la littérature, 3 à 66% des patients peuvent prendre une forme ou une autre de l'opioïde pour soulager leur mal de dos. Même si la réduction à court terme des symptômes est marquée, il existe un risque d'abus de stupéfiants à long terme, un taux élevé de tolérance et une détresse respiratoire dans la population âgée. Les nausées et les vomissements font partie des effets secondaires à court terme rencontrés. (`` Revue systématique: Traitement opioïde des maux de dos chroniques: prévalence, efficacité et association avec la toxicomanie '')
Anti-dépresseurs
Les antidépresseurs, à faibles doses, ont une valeur analgésique et peuvent être bénéfiques chez les patients souffrant de lombalgie chronique qui peuvent présenter des symptômes de dépression associés. La douleur et la souffrance peuvent perturber le sommeil du patient et réduire le seuil de douleur. Ceux-ci peuvent être résolus en utilisant des antidépresseurs à faibles doses même s'il n'y a aucune preuve qu'il améliore la fonction.
Thérapie par injection
Injections péridurales de stéroïdes
Les injections péridurales de stéroïdes sont le type d'injection le plus utilisé pour le traitement de la discopathie dégénérative chronique et de la radiculopathie associée. Il existe une variation entre le type de stéroïde utilisé et sa dose. 8 à 10 ml d'un mélange de méthylprednisolone et de solution saline normale sont considérés comme une dose efficace et sûre. Les injections peuvent être effectuées par voie interlaminaire, caudale ou transforaminale. Une aiguille peut être insérée sous la supervision de la fluoroscopie. D'abord le contraste, puis l'anesthésie locale et enfin, le stéroïde est injecté dans l'espace péridural au niveau affecté via cette méthode. Le soulagement de la douleur est dû à la combinaison des effets de l'anesthésie locale et du stéroïde. Un soulagement immédiat de la douleur peut être obtenu grâce à l'anesthésie locale en bloquant la transmission du signal de la douleur et en confirmant également le diagnostic. L'inflammation est également réduite en raison de l'action des stéroïdes dans le blocage de la cascade pro-inflammatoire.
Au cours de la dernière décennie, l'utilisation de l'injection épidurale de stéroïdes a augmenté de 121%. Cependant, il existe une controverse concernant son utilisation en raison de la variation des niveaux de réponse et des effets indésirables potentiellement graves. On pense généralement que ces injections ne provoquent qu'un soulagement à court terme des symptômes. Certains cliniciens peuvent injecter 2 à 3 injections dans une durée d'une semaine, bien que les résultats à long terme soient les mêmes pour un patient n'ayant reçu qu'une seule injection. Pour une période d'un an, plus de 4 injections ne doivent pas être administrées. Pour un soulagement plus immédiat et efficace de la douleur, de la morphine sans conservateur peut également être ajoutée à l'injection. Même des anesthésiques locaux, comme la lidocaïne et la bupivacaïne, sont ajoutés à cette fin. Les preuves d'un soulagement de la douleur à long terme sont limitées. (`` Un essai contrôlé par placebo pour évaluer l'efficacité du soulagement de la douleur à l'aide de la kétamine avec des stéroïdes épiduraux pour la lombalgie chronique '')
Il y a des effets secondaires potentiels dus à cette thérapie, en plus de ses problèmes de coût et d'efficacité élevés. Les aiguilles peuvent être déplacées si la fluoroscopie n'est pas utilisée dans 25% des cas, même en présence de personnel expérimenté. Le placement péridural peut être identifié par le prurit de manière fiable. Une dépression respiratoire ou une rétention urinaire peuvent survenir après l'injection de morphine et le patient doit donc être surveillé pendant 24 heures après l'injection.
Injections facettaires
Ces injections sont administrées à des articulations à facettes, également appelées articulations zygapophysaires, qui sont situées entre deux vertèbres adjacentes. L'anesthésie peut être directement injectée dans l'espace articulaire ou dans la branche médiale associée des rameaux dorsaux, qui l'innervent. Il est prouvé que cette méthode améliore la capacité fonctionnelle, la qualité de vie et soulage la douleur. On pense qu'ils offrent des avantages à court et à long terme, bien que des études aient montré que les injections à facettes et les injections de stéroïdes péridurales sont similaires en termes d'efficacité. (Wynne, Kelly A)
Injections conjointes SI
Il s'agit d'une articulation synoviale diarthrodiale avec apport nerveux à la fois des axones nerveux myélinisés et non myéliniques. L'injection peut traiter efficacement la discopathie dégénérative impliquant une articulation sacro-iliaque, ce qui permet de soulager à long et à court terme des symptômes tels que les lombalgies et les douleurs référées aux jambes, aux cuisses et aux fesses. Les injections peuvent être répétées tous les 2 à 3 mois mais ne doivent être effectuées que si cela est cliniquement nécessaire. (MAUGARS, Y. et al.) ,war
Thérapies intradiscales non opératoires pour la douleur discogène
Comme décrit dans les investigations, la discographie peut être utilisée à la fois comme méthode diagnostique et thérapeutique. Une fois le disque malade identifié, plusieurs méthodes mini-invasives peuvent être essayées avant de se lancer en chirurgie. Le courant électrique et sa chaleur peuvent être utilisés pour coaguler l'anneau postérieur, renforçant ainsi les fibres de collagène, dénaturant et détruisant les médiateurs et nocicepteurs inflammatoires et scellant les figures. Les méthodes utilisées dans ce domaine sont appelées électrothérapie intradiscale (IDET) ou annuloplastie postérieure radiofréquence (RPA), dans laquelle une électrode est passée au disque. IDET a des preuves modérées de soulagement des symptômes des patients atteints de maladie dégénérative discale, tandis que RPA a un soutien limité concernant son efficacité à court et à long terme. Ces deux procédures peuvent entraîner des complications telles que des lésions des racines nerveuses, un dysfonctionnement du cathéter, une infection et une hernie discale post-intervention.
Traitement chirurgical
Le traitement chirurgical est réservé aux patients dont le traitement conservateur a échoué en tenant compte de la gravité de la maladie, de l'âge, des autres comorbidités, de la condition socio-économique et du niveau de résultat attendu. On estime qu'environ 5% des patients atteints de discopathie dégénérative subissent une intervention chirurgicale, que ce soit pour leur maladie lombaire ou cervicale. (Rydevik, Bj rn L.)
Procédures de la colonne lombaire
La chirurgie lombaire est indiquée chez les patients souffrant de douleurs intenses, d'une durée de 6 à 12 mois de traitement médicamenteux inefficace, qui présentent une sténose rachidienne critique. La chirurgie est généralement une procédure élective, sauf dans le cas du syndrome de la queue de cheval. Il existe deux types de procédures qui visent à impliquer une fusion ou une décompression vertébrale ou les deux. (`` Maladie du disque dégénérative: contexte, anatomie, physiopathologie. '')
fusion de la colonne vertébrale consiste à arrêter les mouvements sur un segment vertébral douloureux afin de réduire la douleur en fusionnant plusieurs vertèbres ensemble à l'aide d'une greffe osseuse. Il est considéré comme efficace à long terme pour les patients atteints de discopathie dégénérative présentant un mauvais alignement de la colonne vertébrale ou des mouvements excessifs. Il existe plusieurs approches de la chirurgie de fusion. (Gupta, Vijay Kumar et al.)
- Fusion gutturale postéro-latérale de la colonne lombaire
Cette méthode consiste à placer une greffe osseuse dans la partie postéro-latérale de la colonne vertébrale. Une greffe osseuse peut être prélevée sur la crête iliaque postérieure. Les os sont arrachés de son périoste pour une greffe réussie. Une attelle dorsale est nécessaire dans la période postopératoire et les patients peuvent avoir besoin de rester à l'hôpital pendant environ 5 à 10 jours. Un mouvement limité et l'arrêt du tabagisme sont nécessaires pour une fusion réussie. Cependant, plusieurs risques tels que la non-union, une infection, des saignements et une union solide avec des maux de dos peuvent survenir.
- Fusion intersomatique lombaire postérieure
Dans cette méthode, les méthodes de décompression ou de discectomie peuvent également être effectuées via la même approche. Les greffes osseuses sont directement appliquées sur l'espace discal et le ligamentum flavum est complètement excisé. Pour la discopathie dégénérative, l'espace interlaminaire est élargi en plus en effectuant une facétectomie médiale partielle. Les accolades arrière sont facultatives avec cette méthode. Il présente plusieurs inconvénients par rapport à une approche antérieure, tels que seules de petites greffes peuvent être insérées, la surface réduite disponible pour la fusion et des difficultés lors de la chirurgie sur des patients présentant une déformation vertébrale. Le principal risque encouru est la non-union.
- Fusion intersomatique lombaire antérieure
Cette procédure est similaire à la procédure postérieure, sauf qu'elle est abordée par l'abdomen au lieu du dos. Il a l'avantage de ne pas perturber les muscles du dos et l'apport nerveux. Il est contre-indiqué chez les patients atteints d'ostéoporose et présente un risque de saignement, d'éjaculation rétrograde chez l'homme, de non-union et d'infection.
- Fusion intersomatique lombaire transforaminale
Il s'agit d'une version modifiée de l'approche postérieure qui devient populaire. Il présente un faible risque avec une bonne exposition et il est démontré qu'il a un excellent résultat avec quelques complications telles qu'une fuite de LCR, une atteinte neurologique transitoire et une infection de la plaie.
Arthroplastie totale du disque
Il s'agit d'une alternative à la fusion discale et elle a été utilisée pour traiter la discopathie dégénérative lombaire à l'aide d'un disque artificiel pour remplacer le disque affecté. La prothèse totale ou la prothèse nucléaire peut être utilisée en fonction de la situation clinique.
Décompression consiste à retirer une partie du disque du corps vertébral, qui empiète sur un nerf pour le libérer et fournir de la place pour sa récupération via des procédures appelées discectectomie et laminectomie. L'efficacité de la procédure est discutable bien qu'il s'agisse d'une chirurgie couramment pratiquée. Les complications sont très peu nombreuses avec un faible risque de récurrence des symptômes avec une plus grande satisfaction des patients. (Gupta, Vijay Kumar et al.)
La chirurgie est réalisée par une approche médiane postérieure en divisant le ligament jaune. La racine nerveuse affectée est identifiée et l'anneau bombé est coupé pour le libérer. Un examen neurologique complet doit être effectué par la suite et les patients sont généralement aptes à rentrer chez eux 1 à 5 jours plus tard. Les exercices du bas du dos devraient être commencés rapidement, suivis d'un travail léger, puis d'un travail lourd à 2 et 12 semaines respectivement.
Cette procédure peut être effectuée de manière approfondie sur un niveau, ainsi que sur plusieurs niveaux. La laminectomie doit être aussi courte que possible pour éviter l'instabilité vertébrale. Les patients ont un soulagement marqué des symptômes et une réduction de la radiculopathie après la procédure. Les risques peuvent inclure l'incontinence intestinale et vésicale, les fuites de LCR, les lésions des racines nerveuses et les infections.
Procédures de la colonne cervicale
La discopathie dégénérative cervicale est indiquée pour la chirurgie en cas de douleur insupportable associée à des déficits moteurs et sensoriels progressifs. La chirurgie a un résultat favorable à plus de 90% lorsqu'il existe des preuves radiographiques de compression des racines nerveuses. Il existe plusieurs options, notamment la discectomie cervicale antérieure (ACD), l'ACD et la fusion (ACDF), l'ACDF avec fixation interne et la foraminotomie postérieure. (`` Maladie du disque dégénérative: contexte, anatomie, physiopathologie. '')
Thérapie cellulaire
La transplantation de cellules souches est apparue comme une nouvelle thérapie pour la discopathie dégénérative avec des résultats prometteurs. L'introduction de chondrocytes autologues s'est avérée réduire la douleur discogène sur une période de 2 ans. Ces thérapies font actuellement l'objet d'essais sur l'homme. (Jeong, Je Hoon, et al.)
Thérapie génique
La transduction de gènes afin d'arrêter le processus de dégénérescence discale et même d'induire la régénération discale est actuellement à l'étude. Pour cela, les gènes bénéfiques doivent être identifiés tout en rétrogradant l'activité des gènes favorisant la dégénérescence. Ces nouvelles options de traitement permettent d'espérer que les futurs traitements viseront la régénération des disques intervertébraux. (Nishida, Kotaro et al.)
La discopathie dégénérative est un problème de santé caractérisé par des maux de dos chroniques dus à un disque intervertébral endommagé, comme des lombalgies dans la colonne lombaire ou des cervicales dans la colonne cervicale. Il s'agit d'une rupture d'un disque intervertébral de la colonne vertébrale. Plusieurs changements pathologiques peuvent survenir dans la dégénérescence discale. Divers défauts anatomiques peuvent également se produire dans le disque intervertébral. Les lombalgies et les cervicalgies sont des problèmes épidémiologiques majeurs, qui seraient liés à une discopathie dégénérative. Aux États-Unis, les maux de dos sont la deuxième cause de visites chez le médecin. On estime qu'environ 80% des adultes américains souffrent de lombalgies au moins une fois au cours de leur vie. Par conséquent, une compréhension approfondie de la discopathie dégénérative est nécessaire pour gérer cette affection courante. - Dr Alex Jimenez DC, CCST Insight
La portée de nos informations est limitée à la chiropratique, à l'appareil locomoteur, aux médicaments physiques, au bien-être et aux problèmes de santé sensibles et / ou aux articles, sujets et discussions sur la médecine fonctionnelle. Nous utilisons des protocoles de santé fonctionnelle et de bien-être pour traiter et soutenir les soins pour les blessures ou les troubles du système musculo-squelettique. Nos publications, sujets, sujets et idées couvrent des questions cliniques, des problèmes et des sujets qui concernent et soutiennent directement ou indirectement notre champ de pratique clinique. * Notre bureau a fait une tentative raisonnable de fournir des citations de soutien et a identifié l'étude de recherche pertinente ou études à l'appui de nos publications. Nous mettons également des copies des études de recherche à l'appui à la disposition du conseil et / ou du public sur demande. Nous comprenons que nous couvrons les questions qui nécessitent une explication supplémentaire sur la manière dont cela peut aider dans un plan de soins ou un protocole de traitement particulier; par conséquent, pour discuter davantage du sujet ci-dessus, n'hésitez pas à demander au Dr Alex Jimenez ou à nous contacter à 915-850-0900. Le (s) fournisseur (s) autorisé (s) au Texas * et au Nouveau-Mexique *
Commissaire: Alex Jimenez DC, CCST
Bibliographie
- Discopathie dégénérative. Spine-Health, 2017, www.spine-health.com/glossary/degenerative-disc-disease.
- Modic, Michael T. et Jeffrey S. Ross. `` Maladie dégénérative des disques lombaires ''. Radiologie, vol 245, no. 1, 2007, pp. 43-61. Société radiologique d'Amérique du Nord (RSNA), doi: 10.1148 / radiol.2451051706.
- Discopathie dégénérative : contexte, anatomie, physiopathologie. Emedicine.Medscape.Com, 2017, emedicine.medscape.com/article/1265453-overview.
- Taher, Fadi et coll. `` Maladie discale dégénérative lombaire: concepts actuels et futurs de diagnostic et de prise en charge ''. Advances In Orthopedics, vol 2012, 2012, pp.1-7. Hindawi Limited, doi: 10.1155 / 2012/970752.
- Choi, Yong-Soo. `` Physiopathologie de la maladie dégénérative du disque ''. Asian Spine Journal, vol 3, no. 1, 2009, p. 39. Société coréenne de chirurgie de la colonne vertébrale (KAMJE), doi: 10.4184 / asj.2009.3.1.39.
- Wheater, Paul R et al. Histologie fonctionnelle de Wheater. 5e éd., [New Delhi], Churchill Livingstone, 2007 ,.
- Palmgren, Tove et coll. `` Une étude immunohistochimique des structures nerveuses dans l'anulus fibreux des disques intervertébraux lombaires normaux humains. '' Colonne vertébrale, vol 24, no. 20, 1999, p. 2075. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097 / 00007632-199910150-00002.
- BOGDUK, NIKOLAI et al. `` L'innervation des disques intervertébraux cervicaux. '' Spine, vol 13, no. 1, 1988, pages 2-8. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097 / 00007632-198801000-00002.
- � Disque intervertébral � Colonne vertébrale � Orthobullets.Com.� Orthobullets.Com, 2017, www.orthobullets.com/spine/9020/intervertebral-disc.
- Suthar, Pokhraj. MRI Evaluation Of Lumbar Disc Degenerative Disease. JOURNAL OF CLINICAL AND DIAGNOSTIC RESEARCH, 2015, JCDR Research And Publications, doi: 10.7860 / jcdr / 2015 / 11927.5761.
- Buckwalter, Joseph A. `` Vieillissement et dégénérescence du disque intervertébral humain '' Spine, vol 20, no. 11, 1995, pages 1307-1314. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097 / 00007632-199506000-00022.
- Roberts, S. et coll. `` La sénescence dans les disques intervertébraux humains. '' European Spine Journal, vol 15, no. S3, 2006, pages 312-316. Springer Nature, doi: 10.1007 / s00586-006-0126-8.
- Boyd, Lawrence M. et coll. `` Dégénérescence précoce du disque intervertébral et de la plaque d'extrémité vertébrale chez les souris déficientes en collagène de type IX. '' Arthritis & Rheumatism, vol 58, no. 1, 2007, pp. 164-171. Wiley-Blackwell, doi: 10.1002 / art.23231.
- Williams, FMK et PN Sambrook. `` Douleurs au cou et au dos et dégénérescence du disque intervertébral: rôle des facteurs professionnels. '' Meilleures pratiques et recherches en rhumatologie clinique, vol 25, no. 1, 2011, pp. 69-79. Elsevier BV, doi: 10.1016 / j.berh.2011.01.007.
- Batti , Michele C. Lumbar Disc Degeneration: Epidemiology And Genetics. The Journal Of Bone And Joint Surgery (américain), vol 88, no. suppl_2, 2006, p. 3. Ovid Technologies (Wolters Kluwer Health), doi: 10.2106 / jbjs.e.01313.
- BATTI , MICHELE C. et al. 1991 Volvo Award in Clinical Sciences. Spine, vol 16, no. 9, 1991, pages 1015-1021. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097 / 00007632-199109000-00001.
- Kauppila, LI Atherosclerosis And Disc Degeneration / Low-Back Pain A Systematic Review. Journal Of Vascular Surgery, vol 49, no. 6, 2009, p. 1629. Elsevier BV, doi: 10.1016 / j.jvs.2009.04.030.
- Une étude basée sur la population sur la dégénérescence discale juvénile et son association avec le surpoids et l'obésité, la lombalgie et la détérioration de l'état fonctionnel. Samartzis D, Karppinen J, Mok F, Fong DY, Luk KD, Cheung KM. J Bone Joint Surg Am 2011; 93 (7): 662 70. The Spine Journal, vol 11, no. 7, 2011, p. 677. Elsevier BV, doi: 10.1016 / j.spinee.2011.07.008.
- Gupta, Vijay Kumar et coll. `` Maladie dégénérative du disque lombaire: présentation clinique et approches de traitement. '' IOSR Journal Of Dental And Medical Sciences, vol 15, no. 08, 2016, pp. 12-23. Journaux IOSR, doi: 10.9790 / 0853-1508051223.
- Bhatnagar, Sushma et Maynak Gupta. Evidence-Based Clinical Practice Guidelines for Interventional Pain Management in Cancer Pain. Indian Journal Of Palliative Care, vol 21, no. 2, 2015, p. 137. Medknow, doi: 10.4103 / 0973-1075.156466.
- KIRKALDY-WILLIS, WH et coll. `` Pathologie et pathogenèse de la spondylose et de la sténose lombaires. '' Spine, vol 3, no. 4, 1978, pages 319-328. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097 / 00007632-197812000-00004.
- KONTTINEN, YRJ T. et al. `` Analyse neuroimmunohistochimique des éléments neuronaux nociceptifs péridiscaux. '' Spine, vol 15, no. 5, 1990, pages 383-386. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097 / 00007632-199005000-00008.
- Brisby, Helena. `` Pathologie et mécanismes possibles de la réponse du système nerveux à la dégénérescence discale ''. The Journal Of Bone And Joint Surgery (américain), vol 88, no. suppl_2, 2006, p. 68. Ovid Technologies (Wolters Kluwer Health), doi: 10.2106 / jbjs.e.01282.
- Jason M. Highsmith, MD. �Symptômes de la discopathie dégénérative | Mal de dos, mal de jambe.� Spineuniverse, 2017, www.spineuniverse.com/conditions/degenerative-disc/symptoms-degenerative-disc-disease.
- �Discopathie dégénérative� Physiopedia.� Physio-Pedia.Com, 2017, www.physio-pedia.com/Degenerative_Disc_Disease.
- Modic, MT et coll. `` Maladie du disque dégénérative: évaluation des modifications de la moelle vertébrale par imagerie par résonance magnétique. '' Radiologie, vol 166, no. 1, 1988, pp. 193-199. Société radiologique d'Amérique du Nord (RSNA), doi: 10.1148 / radiology.166.1.3336678.
- Pfirrmann, Christian WA et al. Classification par résonance magnétique de la dégénérescence du disque intervertébral lombaire Spine, vol 26, no. 17, 2001, pages 1873-1878. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097 / 00007632-200109010-00011.
- Bartynski, Walter S. et A. Orlando Ortiz. `` Évaluation interventionnelle du disque lombaire: discographie lombaire de provocation et discographie anesthésique fonctionnelle. '' Techniques en radiologie vasculaire et interventionnelle, vol 12, no. 1, 2009, pp. 33-43. Elsevier BV, doi: 10.1053 / j.tvir.2009.06.003.
- Narouze, Samer et Amaresh Vydyanathan. `` Injection transforaminale cervicale guidée par échographie et bloc radiculaire sélectif. '' Techniques en anesthésie régionale et gestion de la douleur, vol 13, no. 3, 2009, pp. 137-141. Elsevier BV, doi: 10.1053 / j.trap.2009.06.016.
- Journal Of Electromyography & Kinesiology Calendar. Journal of Electromyography And Kinesiology, vol 4, no. 2, 1994, p. 126. Elsevier BV, doi: 10.1016 / 1050-6411 (94) 90034-5.
- Hayden, Jill A. et coll. `` Revue systématique: stratégies d'utilisation de la thérapie par l'exercice pour améliorer les résultats de la lombalgie chronique. '' Annals Of Internal Medicine, vol 142, no. 9, 2005, p. 776. Collège américain des médecins, doi: 10.7326 / 0003-4819-142-9-200505030-00014.
- Johnson, Mark I. `` Stimulation nerveuse électrique transcutanée (TENS) et dispositifs de type TENS: fournissent-ils un soulagement de la douleur? '' Pain Reviews, vol 8, no. 3-4, 2001, pages 121-158. Portique, doi: 10.1191 / 0968130201pr182ra.
- Harte, A et coll. Efficacité de la traction lombaire dans la prise en charge de la lombalgie Physiothérapie, vol 88, no. 7, 2002, pages 433-434. Elsevier BV, doi: 10.1016 / s0031-9406 (05) 61278-3.
- Bronfort, Gert et coll. `` Efficacité de la manipulation et de la mobilisation de la colonne vertébrale pour les lombalgies et les douleurs cervicales: un examen systématique et la meilleure synthèse des preuves. '' The Spine Journal, vol 4, no. 3, 2004, pages 335-356. Elsevier BV, doi: 10.1016 / j.spinee.2003.06.002.
- Furlan, Andrea D. et coll. Massage pour la lombalgie: une revue systématique dans le cadre du groupe de revue du dos de la collaboration Cochrane Spine, vol 27, no. 17, 2002, pages 1896-1910. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097 / 00007632-200209010-00017.
- `` Revue systématique: Traitement opioïde des maux de dos chroniques: prévalence, efficacité et association avec la toxicomanie ''. Gouvernance clinique: Une revue internationale, vol 12, no. 4, 2007, Emerald, doi: 10.1108 / cgij.2007.24812dae.007.
- `` Un essai contrôlé par placebo pour évaluer l'efficacité du soulagement de la douleur à l'aide de la kétamine avec des stéroïdes épiduraux pour la lombalgie chronique. '' International Journal Of Science And Research (IJSR), vol 5, no. 2, 2016, p. 546-548. Journal international de la science et de la recherche, doi: 10.21275 / v5i2.nov161215.
- Wynne, Kelly A. `` Injections articulaires facettaires dans la gestion de la lombalgie chronique: une revue ''. Revues de la douleur, vol 9, no. 2, 2002, pp. 81-86. Portique, doi: 10.1191 / 0968130202pr190ra.
- MAUGARS, Y. et al. ÉVALUATION DE L'EFFICACITÉ DES INJECTIONS DE CORTICOSTÉROÏDES SACROILIAQUES DANS LES SPONDYLARTHROPATHIES: UNE ÉTUDE À DOUBLE AVEUGLE. Rheumatology, vol 35, no. 8, 1996, pages 767-770. Oxford University Press (OUP), doi: 10.1093 / rhumatologie / 35.8.767.
- Rydevik, Bj rn L. `` Point de vue: Résultat de sept à dix ans de la chirurgie décompressive pour la sténose dégénérative de la colonne vertébrale lombaire. '' Spine, vol 10, no. 21, 1, p. 1996. Ovid Technologies (Wolters Kluwer Health), doi: 98 / 10.1097-00007632-199601010.
- Jeong, Je Hoon et coll. `` Régénération de disques intervertébraux dans un modèle de dégénérescence de disque de rat par des cellules stromales implantées dans le tissu adipeux '' Acta Neurochirurgica, vol 152, no. 10, 2010, pages 1771-1777. Springer Nature, doi: 10.1007 / s00701-010-0698-2.
- Nishida, Kotaro et coll. `` Approche de la thérapie génique pour la dégénérescence discale et les troubles rachidiens associés ''. European Spine Journal, vol 17, no. S4, 2008, pages 459-466. Springer Nature, doi: 10.1007 / s00586-008-0751-5.